Prise en charge des différents états de stress en phyto et micronutrition: protocoles anti-stress..
(Article 2/2 d’une série dédiée au stress et à sa prise en charge)
Après un 1er article sur les différents stades du stress et ses principales adaptations physiologiques, voici différents protocoles anti-stress que je peux (entre autres) proposer en consultation :
- en prévision d’une période de vie plus stressante (futurs examens scolaires ou de santé, concours, surplus de travail, épreuves sportives…)
- accompagner l’anxiété, l’angoisse, la fatigue, les troubles du sommeil, etc., justement causés par un taux de cortisol trop élevé…
- En cas de début de dépression, conséquent donc de l’entrée dans la 1ère étape de la phase d’épuisement (burnin)…
- en cas de burnout = dépression avec épuisement physique et psychique total..
Une approche micronutrionnelle, c’est quoi?
L’approche micronutritionnelle optimise déjà le contenu de l’assiette pour améliorer l’apport de nutriments et de micronutriments (acides aminés, minéraux, oligoéléments, acides gras de qualité, vitamines,…) et les processus digestifs.
Elle s’occupe aussi de la santé du microbiote et de celle des intestins, puis de l’assimilation digestive et cellulaire, etc. La complémentation ne vient qu’ensuite (c’est la cerise sur le gâteau!) .
En ce qui concerne la prise en charge du stress, il ne faut surtout pas oublier d’associer à cette approche micronutritionnelle les outils de gestion du stress (s’éloigner de la situation stressante, changer des choses, ++ de sommeil, activité physique douce, relaxation, luminothérapie, méditation…)…
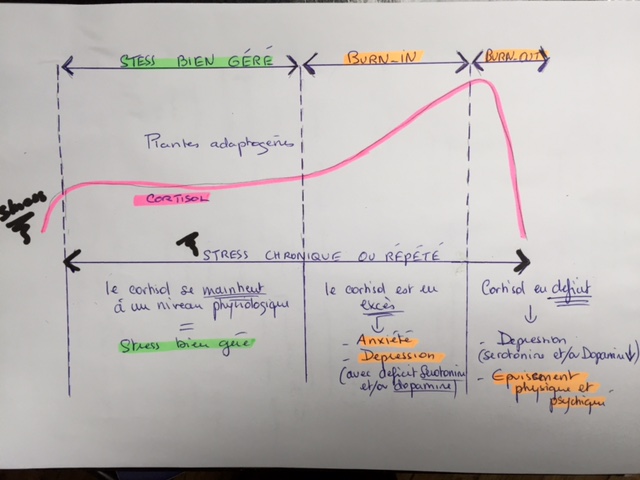
Avant de passer aux protocoles, voici déjà un schéma récapitulatif du cheminement du cortisol dans la phase de résistance (en vert) et les 2 stades de la phase d’épuisement (burnin et burnout) …
Accompagnement 1 : un stress bien géré
Ici, on est donc dans le domaine préventif, c’est-à-dire qu’on prépare l’organisme (1 à 2 mois) avant une période à risque (surplus de travail en vue, concours, Bac, préparation d’épreuves sportives…) de façon à ce qu’il supporte mieux la phase de résistance d’un stress prolongé.
Autrement dit, on cherche à augmenter la capacité d’adaptation du corps, de façon à ce que l’élévation du cortisol (à venir) ne dépasse pas les normes physiologiques et n’induise ni anxiété, ni angoisse… ou pire une dépression.. (= stress bien géré)
Pour cela, on peut utiliser 2 plantes adaptogènes : la rhodiole et le ginseng
On associe à la rhodiole et au ginseng du magnésium (matin et soir, en début de repas)
On vérifie aussi la synthèse des catécholamines (dopamine, noradrénaline…)
En préparation d’épreuves sportives, on peut aussi associer (à la rhodiole et au magnésium) de l’éleuthérocoque, qui, en plus d’être adaptogène, augmente les performances physiques…
Si la préparation sportive est en altitude, on peut associer à la rhodiole et à l’éleuthérocoque (et au magnésium) du ginkgo biloba (pour son action sur l’oxygénation cellulaire)
Accompagnement n°2 : redescendre le taux de cortisol à un niveau physiologique + prendre en charge les différents symptômes engendrés par l’excès de stress
Là, on est donc dans la phase de résistance avec un taux de cortisol ayant dépassé les normes physiologiques (= stress mal géré).
La plante la plus performante pour faire redescendre ce taux de cortisol, c’est la rhodiole, à laquelle on ajoute du magnésium (400 à 600 mg/j) pour diminuer la sensibilité au stress.
Ensuite, selon le symptôme (= somatisation) engendré par l’excès de stress, on ajoute à la rhodiole et au magnésium une ou plusieurs plantes :
Si le symptôme est l’anxiété (inquiétude, crainte sans objet précis, appréhension, tension intérieure…), on peut ajouter l’aubépine et la passiflore.
S’il y a une somatisation cardiovasculaire (oppression thoracique, palpitations, tachycardie,..), on peut ajouter l’aubépine.
S’il y a une somatisation digestive (brûlures d’estomac, reflux, spasmes intestinaux, colite…), on peut ajouter la mélisse et la passiflore.
Pour une somatisation neuromusculaire (contractures musculaires, tensions, spasmes, tensions nerveuses…), on peut ajouter la valériane.
Pour une somatisation caractérisée par de l’irritabilité (l’impatience, des sautes d’humeur, des pulsions sucrées, une vulnérabilité au bruit, aux sons, etc.), on pense qu’il peut y avoir une carence en sérotonine. On pense à ajouter du griffonia (apporte du 5htp, précurseur de sérotonine)
Pour une perturbation du sommeil (difficultés d’endormissement, réveils nocturnes, sommeil non réparateur…), on peut par exemple ajouter de l’eschscholtzia et de la valériane (à la rhodiole et au magnésium)
Accompagnement n°3 : faire redescendre le taux de cortisol et booster la production de sérotonine et/ou de dopamine…
Là, on est entré dans la 1ère étape de la phase d’épuisement (burnin).
Le taux de cortisol est monté trop haut et a fini par créer un déficit en sérotonine et/ou en catécholamines (dopamine et noradrénaline)
A l’entrée dans cette phase, la personne se sent simplement déprimée (elle dit qu’elle se traîne, qu’elle a perdu son entrain..)
Si cette phase d’épuisement perdure, 2 cas de dépressions possibles (en fonction des individus):
1-Depression (légère ou modérée) plutôt de type « introvertie » (impression de tristesse, silence, sourcils froncés, soupirs…)..
(Pour la prise en charge des dépressions légères à modérées, vous avez l’outil STOP DEPRESS! Pensez aussi à la luminothérapie!)
Symptômes de cette dépression type “introvertie” :
• Perte de motivation, de plaisir
• Ralentissement
• Ressasse le passé
• Peu loquace
• Fatigue psychique, difficulté de mémorisation et de concentration
• Sommeil non réparateur (réveil fatigué, syndrome des jambes sans repos…)
Ici, on est plutôt dans un déficit de dopamine et de noradrénaline
2- dépression (légère ou modérée) plutôt de type « extravertie ».
(Pour la prise en charge des dépressions légères à modérées, vous avez l’outil STOP DEPRESS!)
Les symptômes de cette dépression type “extravertie” :
• Perte d’envie et du désir
• Impulsivité, agressivité (verbale et parfois physique)
• Ne supporte pas la contrariété
• C’est la faute des autres, ils sont tous des « c… »
• Pulsions sucrées en fin d’après-midi
• Agitation psychique (= difficulté à déconnecter)
• Troubles du sommeil (difficultés d’endormissement, réveils à 3h du matin)
Ici, on est plutôt dans un déficit de sérotonine.
Pour un déficit en dopamine et de noradrénaline, on peut ajouter (à la rhodiole et au magnésium) , de la fève des marais (apporte de la L-Dopa, précurseur de dopamine) à prendre le matin
Pour un déficit de sérotonine, on peut ajouter à la rhodiole et au magnésium de la griffonia (apporte du 5htp, précurseur de sérotonine)
Ne pas oublier les outils de gestion du stress (relaxation, activité physique, psychothérapie si besoin,…)
Accompagnement n°4 : le burnout (souvent par un médecin ou avec son accord)
Dans le burnout, l’épuisement physique et psychique est total..
Le taux et la production de cortisol ont donc chuté (= les surrénales sont épuisées), tout comme la production de dopamine et de sérotonine…
Ici, pour stimuler la production de ces neurotransmetteurs, on pense à la fève des marais (à prendre le matin; elle optimise le taux de dopamine, rappelez-vous) puis au griffonia…(à ajouter au magnésium)
Parallèlement, pour relancer les surrénales (donc la production de cortisol), on peut ajouter du cassis et de la réglisse (à noter : la réglisse prolonge aussi la durée de vie du cortisol)
On pense aussi aux outils de gestions du stress.
;-)
Véronique






Bonjour,
merci pour votre article. J’ai fait un burnout tout début 2018, qui a engendré un TAG avec crise de panique, que du bonheur ! Alors même que je disposai avant cet épisode d’une excellent résistance au stress, incroyable…
Les traitements allopathiques n’ont pas donné les résultats escomptés, et dès avril, je me suis “traité” uniquement à base de phyto, micronutrition, sport, repos… Je prends depuis plus de 6 mois, à “haute” dose (avec des phases de coupures) : Rodhiola, Griffonia, Mélisse, Mg, Vit. B, C et D. Les symptômes ont bien diminué, je n’ai pas eu de crise de panique depuis 4 mois maintenant, et le sommeil s’est à peu près stabilisé vers septembre :) Mais, car il y a tjrs un mais, j’ai toujours, fréquemment des crises le matin au réveil (peur irraisonné, tremblement, tachycardie, épuisement), puis la matinée démarre avec des nausée, céphalée et douleurs musculaires (épaules). J’attribue cela au cortisol, d’autant plus que les crises se déclenchent souvent vers 6H30 7H soit au moment du pic théorique du matin. Or, malgré mes traitements phyto je n’arrive pas à enrayer cette phase qui semble perdurer et me fatigue (physiquement et moralement)… Bref, auriez-vous un petit conseil ? :) Pour info, en juillet 18 un test salivaire avait démontré un taux élevé de cortisol matin et soir (30% au dessus du max théorique), et un test sanguin en octobre avait donné des valeurs normales le matin…
Bonne journée,
Azur, il me manque hélas des éléments pour répondre..
Si tu patientes un peu, tu devrais trouver tes réponses dans l’approche sevrage que je vais bientôt proposer sur ce blog
Pour être averti, enregistre toi via le guide détox
bien à toi
bonjour,
en burn out professionnel, je préfèrerai privilégier la phyto à l’allopathie. avez vous des laboratoires de compléments alimentaires à me conseiller pour la phyto que vous conseillez? et également pour les troubles du sommeil (en l’occurrence je prends déjà ponctuellement des somnifères de type benzo (lorsqu’il y a trop de nuits blanches successives) que je souhaierai éviter de prendre. j’ai déjà essayé les compléments de pharmacie (les 2-3 labo toujours en tête de rayon) mais sans résultats. je suis en arrêt de travail depuis 3 mois et en profite pour prendre soin de moi (yoga, pilates, randos, running, alimentation rééquilibrée).
merci à vous
Bonjour Angelique..
Prenez contact avec moi ce sera plus simple pour échanger
Bien à vous