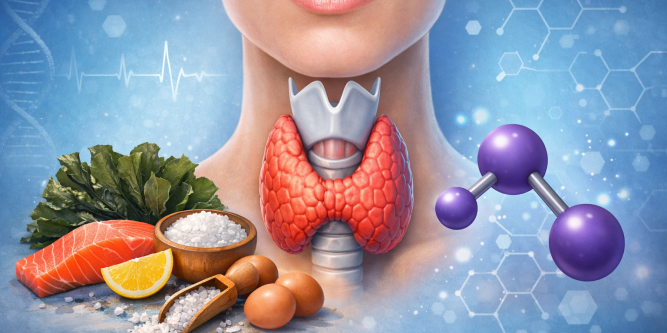
L’iode est un nutriment indispensable à la santé thyroïdienne. Pourtant, son utilisation soulève souvent de nombreuses interrogations, en particulier chez les personnes souffrant de troubles de la thyroïde.
Faut-il supplémenter en iode lorsqu’on souffre d’hypothyroïdie ?
Qu’en est-il dans la thyroïdite de Hashimoto ?
Et que se passe-t-il lorsqu’il y a un excès d’iode ?
Pour comprendre ces situations, il est essentiel de revenir sur le rôle physiologique de l’iode dans la synthèse des hormones thyroïdiennes et sur les différents mécanismes pouvant perturber cet équilibre.
Dans cette première partie, nous allons donc examiner l’implication de l’iode dans les troubles thyroïdiens et voir comment l’utiliser lorsqu’une carence en iode est avérée.
Le rôle de l’iode dans la production des hormones thyroïdiennes
L’iode est un élément indispensable à la fabrication des hormones thyroïdiennes.
La thyroïde utilise l’iode alimentaire pour synthétiser deux hormones essentielles :
T4 (thyroxine)
T3 (triiodothyronine)
Ces hormones jouent un rôle central dans :
la régulation du métabolisme énergétique
la température corporelle
le fonctionnement cardiovasculaire
le développement neurologique
l’équilibre psychique
Lorsque l’apport en iode devient insuffisant sur une longue période, la thyroïde ne peut plus produire suffisamment d’hormones.
L’organisme tente alors de compenser cette baisse par une augmentation de la TSH (Thyroid Stimulating Hormone), sécrétée par l’hypophyse.
Cette stimulation chronique entraîne souvent une augmentation du volume de la thyroïde, appelée goitre.
Hypothyroïdie liée à une carence en iode
La carence en iode constitue historiquement la cause la plus fréquente d’hypothyroïdie dans le monde.
Elle est généralement associée à un goitre, parfois visible, parfois non.
On parle alors de goitre interne, détecté uniquement par l’imagerie ou la palpation médicale.
La carence en iode peut résulter de :
une consommation insuffisante d’aliments riches en iode
l’absence de sel iodé
certaines habitudes alimentaires restrictives
une faible consommation de produits de la mer
Dans ce contexte, la stratégie la plus logique consiste à restaurer un apport suffisant en iode, par l’alimentation ou, si nécessaire, par une complémentation ajustée.
Mais cette correction doit être réalisée avec prudence.
Car un apport excessif en iode peut également perturber la fonction thyroïdienne.
L’effet de Wolff-Chaikoff : un mécanisme de protection
La thyroïde possède un mécanisme d’autorégulation appelé effet de Wolff-Chaikoff.
Lorsque l’apport en iode devient brutalement très élevé, la glande thyroïde bloque temporairement la synthèse des hormones thyroïdiennes.
Ce mécanisme permet d’éviter une production excessive d’hormones et donc un basculement vers l’hyperthyroïdie.
Cependant, chez certaines personnes, ce blocage peut persister et conduire à une hypothyroïdie induite par un excès d’iode.
Ce phénomène concerne surtout les personnes présentant déjà une fragilité thyroïdienne.
Hypothyroïdie liée à des substances goitrogènes
Certaines substances alimentaires peuvent perturber l’utilisation de l’iode par la thyroïde.
On parle alors de substances goitrogènes.
Elles peuvent agir de différentes manières :
inhibition de la captation de l’iode par la thyroïde
interférence avec les enzymes impliquées dans la synthèse hormonale
perturbation de l’action de la TSH
Ces substances sont présentes notamment dans :
le soja non fermenté
le manioc
certains crucifères consommés crus en grande quantité
les nitrates et perchlorates présents dans l’environnement
Cependant, ces effets apparaissent surtout chez les personnes déjà carencées en iode.
Lorsque l’apport en iode est suffisant, l’impact de ces substances reste généralement limité.
De plus, la cuisson ou la fermentation réduit largement leur effet goitrogène.
Hypothyroïdie induite par un excès d’iode
L’excès d’iode peut lui aussi perturber la fonction thyroïdienne.
C’est notamment le cas lors :
d’une consommation excessive d’algues
de la prise de certains médicaments riches en iode
de l’injection de produits de contraste iodés
Un exemple classique est celui de l’amiodarone, un médicament antiarythmique contenant environ 37 % d’iode.
Chez certains patients, ces apports très élevés peuvent déclencher une hypothyroïdie via l’effet de Wolff-Chaikoff.
Mais ils peuvent également provoquer l’effet inverse : une hyperthyroïdie.
L’iode et l’hyperthyroïdie
L’hyperthyroïdie peut être liée à plusieurs pathologies :
maladie de Basedow
goitre multinodulaire toxique
adénome toxique
certaines thyroïdites
Dans ces situations, un excès d’iode peut aggraver la production d’hormones thyroïdiennes.
C’est pourquoi la supplémentation en iode est “généralement” déconseillée en cas d’hyperthyroïdie active.
Une consommation alimentaire normale d’iode reste cependant acceptable dans la majorité des cas.
Hashimoto et iode : une question souvent débattue
La thyroïdite de Hashimoto est une maladie auto-immune dans laquelle le système immunitaire attaque progressivement la glande thyroïde.
La question de la supplémentation en iode dans ce contexte est souvent controversée.
Les données scientifiques suggèrent que :
un excès d’iode peut aggraver certaines thyroïdites auto-immunes
mais une carence en iode peut également perturber la fonction thyroïdienne
Lorsqu’une carence en iode est clairement démontrée, une supplémentation modérée peut être envisagée.
Certaines études suggèrent qu’un apport quotidien compris entre 50 et 150 µg d’iode peut être bénéfique chez les patients atteints de Hashimoto carencés.
Associé à un traitement hormonal substitutif, cet apport pourrait même contribuer à réduire les niveaux d’anticorps anti-TPO et anti-TG.
Mais cette stratégie doit toujours être individualisée.
Cas particulier : supplémentation en iode sous traitement thyroïdien
Certaines personnes prennent un traitement hormonal thyroïdien tout en conservant leur thyroïde.
Dans ce cas, si une carence en iode est détectée (par exemple via une iodurie), il peut être pertinent d’optimiser les apports en iode.
Cependant, l’amélioration du statut iodé peut modifier la production hormonale et nécessiter un ajustement du traitement médical.
Une surveillance biologique est donc indispensable.
À l’inverse, chez les personnes ayant subi une ablation complète de la thyroïde, la supplémentation en iode n’a plus d’impact sur la production hormonale.
Ce qu’il faut retenir en pratique
L’iode joue un rôle central dans la physiologie thyroïdienne.
Cependant, son utilisation doit toujours être équilibrée et individualisée.
Une carence en iode peut favoriser l’apparition d’une hypothyroïdie et d’un goitre.
Mais un excès d’iode peut également perturber la fonction thyroïdienne, en particulier chez les personnes présentant déjà une pathologie thyroïdienne.
C’est pourquoi toute supplémentation en iode devrait idéalement être précédée d’une évaluation du statut iodé, par exemple via une iodurie.
Conclusion
L’iode illustre parfaitement un principe fondamental de la physiologie nutritionnelle :
ce qui est indispensable en petite quantité peut devenir perturbateur en excès.
Dans le contexte des pathologies thyroïdiennes, l’objectif n’est donc pas de consommer le plus d’iode possible, mais d’atteindre un statut optimal et stable, adapté aux besoins de chaque individu.
Dans la deuxième partie de ce dossier, nous verrons plus précisément :
les apports nutritionnels recommandés en iode
les limites supérieures de sécurité
et les stratégies concrètes pour optimiser son statut iodé.
Voilà pour les infos du jour,
Et pour ne pas manquer les prochains articles du blog, inscrivez vous à la newsletter ;-)
Véronique