Dans un précédent article, nous avons revisité les bases du cycle ovarien et le rôle des principales hormones féminines.
Mais dans la pratique clinique, les troubles hormonaux ne sont pas uniquement liés à la production hormonale.
Très souvent, le problème se situe ailleurs.
Une femme peut produire une quantité parfaitement normale d’œstrogènes…
et pourtant présenter tous les signes d’un excès hormonal.
Pourquoi ?
Parce que le statut hormonal ne dépend pas uniquement de la production ovarienne, mais aussi :
- de la transformation des hormones dans les tissus
- de leur transport dans le sang
- de leur métabolisme hépatique
- de leur élimination intestinale
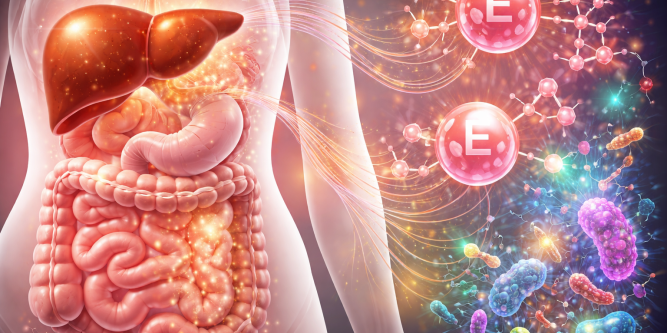
Autrement dit, le statut hormonal féminin dépend d’un système métabolique complexe, impliquant notamment le foie, le microbiote intestinal et certains systèmes enzymatiques.
L’aromatase : la fabrique périphérique d’œstrogènes
Les œstrogènes ne sont pas produits uniquement par les ovaires.
Une enzyme appelée aromatase permet la transformation des androgènes en œstrogènes :
- testostérone → estradiol
- androstènedione → estrone
Cette enzyme est particulièrement active dans :
- le tissu adipeux
- le tissu mammaire
- les ovaires
- le cerveau
Chez certaines femmes, une activité excessive de l’aromatase peut conduire à une production périphérique accrue d’œstrogènes, indépendamment de l’activité ovarienne.
Plusieurs facteurs favorisent cette aromatisation :
- l’excès de tissu adipeux
- l’inflammation chronique
- l’insulinorésistance
- certaines perturbations du microbiote
Ce phénomène explique en partie pourquoi l’hyperœstrogénie relative est fréquente chez les femmes présentant un syndrome métabolique ou un SOPK.
La SHBG : un régulateur clé de la biodisponibilité hormonale
Les hormones sexuelles circulent majoritairement liées à une protéine appelée SHBG (Sex Hormone Binding Globulin), produite par le foie.
Cette protéine agit comme un tampon hormonal.
Plus la SHBG est élevée, moins les hormones sont disponibles pour agir sur les tissus.
À l’inverse, une SHBG basse augmente la fraction libre des hormones sexuelles.
Plusieurs facteurs diminuent la SHBG :
- l’insulinorésistance
- l’hyperinsulinémie
- l’inflammation
- l’hyperandrogénie
C’est l’une des raisons pour lesquelles les troubles métaboliques peuvent amplifier les symptômes hormonaux.
Le foie : centre névralgique du métabolisme des œstrogènes
Une fois utilisés par les tissus, les œstrogènes doivent être transformés afin d’être éliminés.
Cette transformation se déroule principalement dans le foie, en deux phases.
Phase I : hydroxylation des œstrogènes
Lors de cette première étape, les enzymes du cytochrome P450 transforment l’estradiol et l’estrone en plusieurs métabolites :
- 2-hydroxyœstrogènes
- 4-hydroxyœstrogènes
- 16-hydroxyœstrogènes
Ces voies métaboliques n’ont pas toutes les mêmes implications biologiques.
Par exemple :
- la voie 2-hydroxy est considérée comme plutôt protectrice
- la voie 16-hydroxy est plus proliférative sur les tissus
L’équilibre entre ces voies dépend notamment :
- du statut nutritionnel
- du niveau d’inflammation
- de certains polymorphismes enzymatiques
Phase II : méthylation et conjugaison
Les métabolites produits lors de la phase I doivent ensuite être neutralisés.
C’est le rôle de la phase II de détoxification, qui implique plusieurs processus :
- méthylation
- glucuronidation
- sulfatation
La méthylation, assurée notamment par l’enzyme COMT (catéchol-O-méthyltransférase), joue ici un rôle majeur.
Elle permet de transformer les catéchol-œstrogènes en métabolites moins réactifs, facilitant leur élimination.
Cette étape dépend fortement de certains nutriments :
- vitamines B (B2, B6, B9, B12)
- magnésium
- SAMe
- choline
- bétaïne
Lorsque ces systèmes fonctionnent mal, certains métabolites œstrogéniques peuvent s’accumuler.
Le microbiote intestinal et l’estrobolome
Une fois conjugués par le foie, les œstrogènes sont excrétés dans la bile puis arrivent dans l’intestin.
C’est là qu’intervient le microbiote intestinal.
Certaines bactéries possèdent une enzyme appelée bêta-glucuronidase, capable de déconjuguer les œstrogènes.
Cela permet leur réabsorption dans la circulation sanguine.
L’ensemble des bactéries impliquées dans ce processus constitue ce que l’on appelle l’estrobolome.
En cas de dysbiose intestinale, l’activité bêta-glucuronidase peut augmenter, favorisant la réabsorption des œstrogènes et contribuant à une hyperœstrogénie relative.
C’est l’une des raisons pour lesquelles les troubles digestifs sont fréquemment associés à des troubles hormonaux féminins.
Inflammation, insuline et déséquilibres hormonaux
Plusieurs facteurs métaboliques peuvent perturber l’équilibre hormonal féminin :
l’inflammation chronique
Elle stimule l’activité de l’aromatase et modifie le métabolisme des œstrogènes.
l’insulinorésistance
Elle diminue la SHBG et augmente la biodisponibilité des hormones sexuelles.
le stress chronique
Il modifie l’axe hypothalamo-hypophyso-surrénalien et peut perturber indirectement l’équilibre des hormones sexuelles.
Ce que cela change dans la pratique naturopathique
Comprendre ces mécanismes permet d’éviter une erreur fréquente :
penser les troubles hormonaux uniquement sous l’angle ovarien.
Dans de nombreux cas, l’accompagnement passe plutôt par :
- l’optimisation du métabolisme hépatique
- l’amélioration du microbiote intestinal
- la réduction de l’inflammation
- la régulation du métabolisme glucidique
Autrement dit, l’équilibre hormonal féminin est souvent le reflet de l’état global du terrain métabolique.
En résumé
Le statut hormonal féminin dépend de plusieurs niveaux de régulation :
- la production ovarienne
- la conversion périphérique des hormones (aromatase)
- leur transport sanguin (SHBG)
- leur métabolisme hépatique (phases I et II)
- leur élimination intestinale (estrobolome)
Comprendre ces interactions permet d’affiner les stratégies d’accompagnement naturopathique dans des situations telles que :
- syndrome prémenstruel
- endométriose
- fibromes
- syndrome des ovaires polykystiques
- préménopause
Nous verrons dans les prochains articles comment ces connaissances se traduisent concrètement en stratégies phyto- et micronutritionnelles.
Voilà pour mes infos du jour :-)
Véronique
*





Bonjour Mme. DUIVON,
Voici le context : j’ai toujours été très “naturelle”, je n’ai jamais pris d’antibiotiques, et je me suis toujours soignée grâce à la médecine douce, donc je ne suis absolument pas habituée à la médecine traditionnelle… cependant, j’ai dû choisir un moyen de contraception et comme pour bon nombre de jeunes filles, on m’a conseillé la pilule contraceptive (sans m’évoquer les dizaines d’effets secondaires, bien sûr !).
J’ai été sous contraceptif hormonale durant 7-8 mois environ (tout premier contraceptif hormonal) et j’ai ressenti de nombreux effets secondaires psychologiques : nervosité, fatigue insoutenable , angoisse permanente, remontées acides (liées au coups de stress), perte de l’appétit, agressivité, perte de la “joie de vivre”, baisse de libido, perte de l’engouement, pertes de mémoire (ça c’était vraiment effrayant !)… en gros : une grosse déprime qui a duré environ 5 mois.
J’ai arrêté la pilule (Leeloo Gé) depuis 2 semaines, et j’ai TOUT DE SUITE ressenti des effets positifs (moins de déprime, et plus de joie de vivre !). Cependant, j’ai encore quelques petites rechutes psychologiques mais celle-ci sont vraiment bien plus contrôlables qu’avant. Je pense que ces 5-6 mois très désagréables ont laissé une sorte de “trace” dans mon cerveau (et peut-être aussi dans mon corps) ; je pense que j’ai du mal à me débarrasser complètement de ces hormones synthétiques qui trainent dans mon organisme…
J’ai déjà une alimentation assez raisonnable (pas loin du régime crétois… sauf que je ne mange pas assez de fruits, c’est contradictoire !), alors, auriez-vous des conseils à me donner, concernant mon alimentation ? Existe-t-il des tisanes/compléments alimentaires qui peuvent me nettoyer le foie, par exemple ?
Bien à vous,
Mlle2020
Bonjour Melle2020 :-)
Prenez contact avec moi et nous en parlerons..Faites moi un sms au 0672781225 (signez le que je me souvienne) et je vous rappelle
Bien à vous
Bonjour Mme. DUIVON,
Merci pour votre réponse ! :)
N’auriez-vous pas plutôt une adresse mail, s’il vous plaît (je n’en trouve pas dans le “À propos”) ? Il serait bien plus facile (pour moi) de correspondre par e-mail !
Bien à vous,
Mlle2020
:-) Pour moi par contre c’est pas pratique par mail…Un échange écrit est toujours limité parce que des conseils se donnent après des questions que je pourrais avoir à vous poser
:-)
veronique.duivon@orange.fr
Bonjour mme je porte un sterilet Murena et je fait une cure de detox esque le sterlet et tjr efficace merci
Bonjour,
J’ai arrêté la pilule en juin de cette année, ça fait donc 5 mois aujourd’hui et je me demande si mon corps n’est pas en pleine détox… Je souffre de rosacée et de psoriasis et ce dernier est en plein “boom” ! Je me dis que c’est mon foie qui doit se remettre à fonctionner normalement et à évacuer les hormones prisent pendant 20 ans. Qu’en pensez-vous ? Cela peur prendre combien de temps ? J’ai fait une cure de détox au citron il y a quelques mois mais ma peau s’est retrouvée toute sèche au niveau du visage.
Merci par avance de votre réponse.
Cordialement
Il est possible que votre système hormonal ait un lien avec vos problèmes cutanés. Votre foie a peut être aussi besoin d’etre remis en état
Une vraie detox serait de toute façon indiquée..
Ps: la cure de citron n’est hélas pas une cure detox
Bonjour
Sterobalance permet il une ménopause? On me l à conseillé à la place du tamoxifene….pour couper la production d oestrogènes suite à un cancer du sein hormonodependant à 45 ans. Merci
Qui vous a conseillé ce produit?
Bonjour,
en cas d’endometriose, comment fait on pour arrEter la pilule ??
Bonjour,
Après mon accouchement j’ai pris comme pilule Leeloo et je l’ai arrêté au bout de trois mois et deux mois après j’ai eu un malaise et depuis j’ai des sensations de vertige.
Aujourd’hui je prends comme pilule optimisette que j’arrête car j’ai toujours Des symptômes sensations de vertige constamment.
Que me conseillez-vous
Cordialement
Je n’ai vraiment pas assez d’élément pour vous réponde. Désolée
Prenez contact avec moi si besoin
Bonjour,
On m’a retiré la thyroïde en juillet 2017 en décembre 2018 j’avais enfin réussi à stabiliser ma tsh! Donc j’ai arrêté la contraception (Anneau nuvaring) depuis c’est très compliqué pour rentabiliser ma tsh je suis autour de 0,01 même en baissant mon levothyrox. Combien de temps les hormones de l’anneau restent dans le corps? Que faire? En sachant que j’ai des grosses baisses de tension avec vertiges…
Merci de votre réponse
Emilie
Bonjour Émilie
(Tu devrais lire les articles sur les troubles de la thyroïde. Fais défiler les articles en page d’accueil pour les trouver)
Je manque vraiment d’élément pour t’aider. je peux juste te dire qu’avec une bonne stratégie ton problème serait vite réglé. On peut en parler au tel, si tu veux (dans ce cas fais moi en mail) ;-)
Je ne trouve pas votre mail!
dans la page à propos de moi ;-)
Jai eu une injection contraceptive de
depo-provera, mon 3 mois est terminé mais comment aider mon corps humain à le nettoyer. J’aimerais prendre des produits naturels, que me conseillez vous. Quel organe je dois nettoyer pour arrêter de prendre du poids ce qui ma jamais arriver avant…merci
Bonjour Valérie..
Tu as toutes les réponses dans ces micro-leçons détox http://veronique-duivon.systeme.io/5-micro-lecons-detox-2
inscris toi (c’est gratuit ;-)) Reviens vers moi si besoin
Salut j’ai brouillon dans mes eyieux causé par mirena comment je débarrasse de leur effet
Bonjour Sara
Nettoie ton organisme…et aide ton foie!
le programme détox en ligne est bientôt de retour…Garde l’œil ouvert ;-)
Bonjour madame
Je souffre de sécheresse occulaire depuis 2015 ce qui me bouffe vraiment la vie. Je pense que cela est du a plusieurs pilule contraceptive que j’ai pris mais dans le passé. J’ai commencé à faire des temps de jeunes car j’ai entendu que cela aider le foie à se régénérer.
Svp combien de temps le corps élimine les hormones de la pilule.
Léa
Bonjour Londo..
D’ici quelques semaines je réouvre le programme détox…Gardez l’oeil ouvert! ça vous aidera dans votre démarche de netoyage!
Bonjour
Voilà j ai pris deux fois la pillule du lendemain en avril
J ai donc toujours saignement au milieu de mes cycles et douleur prémenstruel
Sauf que le 22 août j ai appliqué de l huile de nigelle et 3 jour apres j ai eu des boutons d acnés j ai stopper mais iusqu aujourd’hui je me réveil tjr avec de nouveaux bouton alors que je n en ai jamais eu
À votre avis à quoi cela est du
Bien à. Bius
Bonjour Sara
Cela est probablement lié à un petit déséquilibre hormonal..
Le fait d’optimiser la détox des hormones du corps par le foie pourrait surement faire disparaitre les symptômes, mais il faudrait mieux remonter à la cause et agir sur elle
bonjour
je souhaiterais m’entretenir avec vous mais ne parvient malheureusement pas à vous avoir au téléphone.J’ai en effet laissé un message vocal mais pas eu de retour.
Bonjour Nicole..
J’ai revérifié ma messagerie et je ne vois pas votre message. Je vous redonne mon numéro 06 72 78 12 25
Bien à vous
Bonjour,
Je sors d’une fiv qui s’est soldé hier par un test de grossesse négatif.
Comment puis-je aider mon corps à se nettoyer de toutes ces hormones avant le prochain traitement dans 2 mois?
Il faudrait probablement coupler une détox avec une revitalisation
Si besoin, je peux vous aider à mettre ça en place
Bien à vous
Bonjour
J ai arrêté la pilulle optimizette le 2 nov 2017 elle me donnait bcp d acné er des maux de tête quotidiens, légers mais quotidiens et entêtant.
Mais règles sont revenues le 7 avril 2018.
Mes cycles semblent etre peu peu de nouveau reguliers.
Combien de temps faut il au corps pour évacuer les.hormones?. Je désespère de retrouver une peau sans boutons et kystes au niveau de la mâchoire. Et je ne veux retourner voir un dermato qui ne sera me prescrire que des crèmes toxiques qui ne règlent pas le pb de fond.
Merci de votre retour.
A bientôt
Airelia
Bonjour Aurelia
Cela dépend de plein d’éléments: votre hygiène de vie, votre alimentation, votre équilibre hormonal, le fonctionnement de votre foie, etc.
Il m’est hélas impossible de répondre avec aussi peu d’éléments…Il faudrait consulter…moi ou un de mes confrères
Bien à vous
Bonjour, très intéressant cet article. J’ai porté un DIU hormonal pendant 7 mois et jai eu des maux de tête, vertiges, acouphènes, palpitations et crises d’angoisse, suivies de 2 semaines où j’étais dans un état dépressif avec des idées noires pour aucune raison car tout va bien dans ma vie. Jai un mari aimant et formidable un petit garçon adorable et je respirais la joie de vivre. Je ne me suis jamais sentie comme ça de toute ma vie. Je précise que le stérilet était ma première contraception je n’en ai jamais eu une de toute ma vie (ni pilule ni rien) car je n’ai eu de rapports sexuels qu’à partir de 22 ans avec mon mari (j’ai aujourd’hui 23 ans). J’ai eu mon fils en mai 2017 par césarienne et j’ai ensuite posé un DIU en octobre 2017 seulement pour ne pas tomber enceinte rapidement car dangeureux.
Je l’ai donc retiré le 5 mai 2017 donc presque 3 semaines. Je n’ai plus de vertiges, acouphène et les maux de tête se sont estompés mais je me sens encore psychologiquement fragile car l’état dépressif dans lequel j’étais et les crises dangoisse m’ont limite traumatisée. Combien de temps faut il pour que je retrouve ma joie de vivre… je me sens encore souvent fatiguée et triste… à quoi ça peut être dû…
Bonjour Nazra..
Comment va votre thyroide?
bjr j ai pris du luteran 10 depuis 7 mois qui m a rendu depressive en fait j avais tous les effets secondaires je l ai arreter depuis 10 jours et les symptomes continuent que dois je faire pour eliminer cette hormone qui m a pourrit la vie je fais que pleurer et des angoisses a repetition en fait je croyais qu en l arretant sa allait se calmer mais peut etre qu il faut du temps a mon corps de s habituer sans cette hormone ; rassurez moi je ne sais plus quoi penser; merci d avance
Bonjour Patricia..
Je pense qu’il faudrait voir si les symptômes que vous ressentez sont liés (qu’) au Lutéran..
Il faudrait voir ou en est le thyroïde, comment vous vous nourrissez, etc.
Contactez moi si besoin
Bien à vous
Bonjour,
Esy-il possible de prendre du “sterobalance” en même temps qu’un traitement hormonal uniquement progestatif (androcur) dans le cadre d’une adenomyose?
Merci d’avance
Bonjour Pheios..
Tout à fait, vous pouvez prendre ce produit de soin naturel en même temps que votre traitement..
Bonjour pendant 3 ans j’ai fait plusieurs insémination et FIV avec traitement aux hormone et cela fait 1 ans que j’ai tout arrêté suite à une crise d’angoisse depuis j’ai plein de symptômes qui me met constamment dans l’inquiétude, douleur au ventre ,maux de tête, pensez-vous que ça pourrait avoir encore un lien même si ça fait déjà 1 ans que j’ai tout arrêté mon foie peut-il être encore intoxiqué? merci de votre réponse
Bonjour…Ce serait mieux que nous en parlions en direct. Je n’ai pas assez d’info pour pouvoir vous répondre ici
Bien à vous
Bonjour,
Comment aider notre corps à éliminer les hormones après le port d’un diu hormonal ?
Et combien de temps faut-il pour éliminer ces hormones ? Après un port de 14 ans environ…
Bien à vous
Bonjour Myriam, ne vous inquiétez pas, si votre hygiène de vie est bonne (alimentation, mouvement….), les hormones vont s’évacuer très vite d’elles-mêmes. Si vous désirez accélérer les choses, vous devriez toutefois faire une détox…
Bonjour, un traitement hormonal substitutif post ménopause a-t il les mêmes effets et demande t-il donc d’adopter la même hygiène de vie, alimentation, détox trimestrielle et sport ?
Bonjour Patricia…Oui, tout à fait. Dans certains cas, je suggère même une prise de plantes “aide hépatique”, une dizaine de jours par mois, afin de soutenir le foie dans son travail d’élimination
Bien à vous…Et merci de votre interêt